семейном кругу (контакт с зараженной кровью), особенно между детьми в возрасте до пяти лет.
Гепатит B также передается в результате укола иглой, нанесения татуировок, пирсинга и контакта с инфицированной кровью и биологическими жидкостями, включая слюну, менструальные и вагинальные выделения и семенную жидкость.
В большинстве случаев первичная инфекция имеет бессимптомное течение. Тем не менее у некоторых пациентов возникают острые состояния с выраженными симптомами, которые сохраняются несколько недель:
желтушное окрашивание кожи и склер,
потемнение мочи,
сильная слабость,
тошнота,
рвота,
боли в брюшной полости.
Осложнения
В редких случаях острый гепатит может привести к развитию острой печеночной недостаточности с риском летального исхода.
Вирус гепатита В также может вызывать хроническое инфекционное заболевание печени, которое со временем может развиться в цирроз (рубцевание печени) или рак печени.
Осложнений от гепатита B можно избежать благодаря вакцинации.
Постоянные противопоказания:
1) немедленные аллергические реакции на компоненты дрожжеподобных грибов, бактерий или других клеток, применяемые в производстве вакцин;
2) сильная реакция, развившаяся в течение 48 часов после предыдущего введения данной вакцины (повышение температуры тела до 40 градусов Цельсия и выше, синдром длительного, необычного плача три и более часов, фебрильные или афебрильные судороги, гипотонически-гипореактивный синдром);
3) тяжелая аллергическая реакция (в том числе анафилаксия) после введения предыдущей дозы вакцины или на любой из компонентов вакцины. Энцефалопатия (кома, угнетение сознания или продолжительные судороги), не связанная с иной доказанной причиной, развившаяся в течение 7 календарных дней после вакцинации.
Временные противопоказания:
1) недоношенность, масса тела менее 2000 грамм при рождении.
2) острые заболевания центральной нервной системы (менингит, энцефалит, менингоэнцефалит) — вакцинация откладывается на срок до одного месяца после полного выздоровления;
3) острый гломерулонефрит — вакцинация откладывается до 6 месяцев после выздоровления, нефротический синдром — вакцинация откладывается до окончания лечения кортикостероидами;
4) острые инфекционные и неинфекционные заболевания средней и тяжелой степени тяжести вне зависимости от температуры — вакцинация разрешается через 2-4 недели после выздоровления;
5) применение стероидов при различной патологии, а также других препаратов, обладающих иммуносупрессивными свойствами. Исключение составляют пациенты с лейкозами, состояниями после пересадки органов и тканей, апластической анемией, иммунной тромбоцитопенией и другими заболеваниями крови, которым применение ряда вакцин (против гриппа, гепатита В, пневмококка) показаны после заключения профильных специалистов (гематолога, иммунолога или других);
6) обострение и прогрессирование хронических заболеваний — вакцинация откладывается и проводится после лечения в период стойкой ремиссии;
7) прогрессирующие или нестабильные неврологические расстройства, неконтролируемые судороги или прогрессирующая энцефалопатия — вакцинация откладывается до окончания лечения и полной стабилизации состояния.
Побочные действия:
боль в месте инъекции, покраснение, болезненность, припухлость, уплотнение в месте инъекции, незначительное повышение температуры, самостоятельно проходящие в течение двух дней после вакцинации, гематомы, эритематозная сыпь, эритема, бессонница, нервозность, раздражительность, слезотечение, сонливость, анорексия, боль в животе, диарея, рвота, лихорадка, уплотнение, отек, болезненность, воспаление
повышение температуры тела (выше 38,8°С)
недомогание, усталость, утомляемость, головная боль, головокружение
кожная сыпь
тошнота, рвота
миалгия, артрит
Вакцина АбКДС
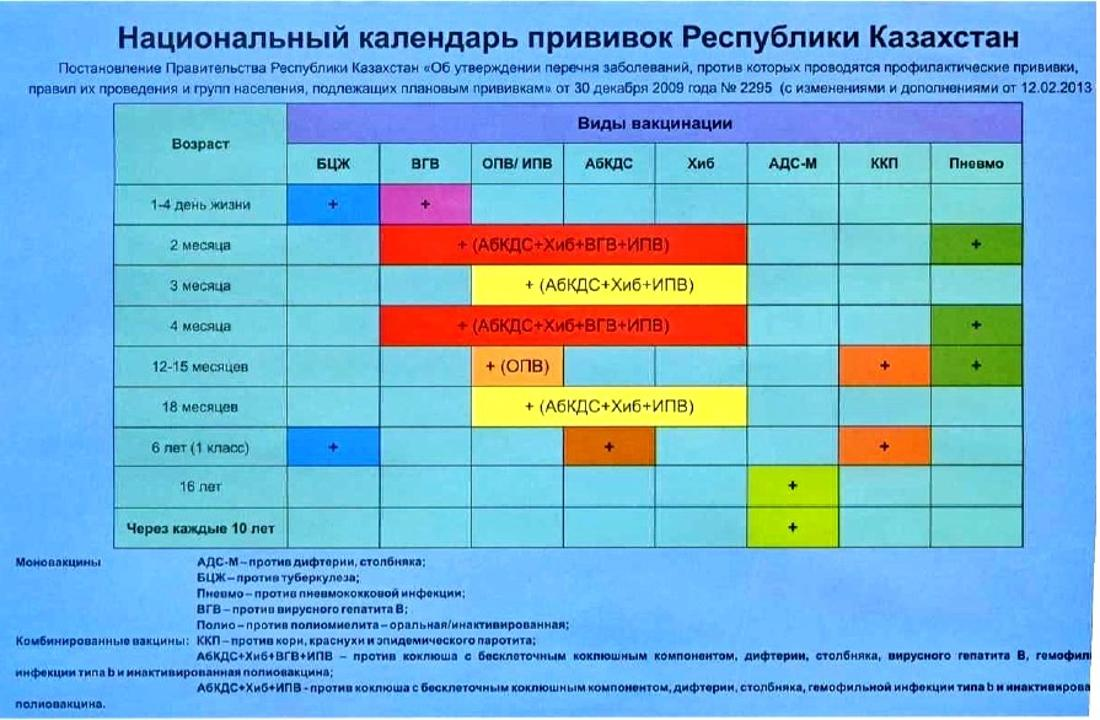
Согласно национальному календарю вакцинации Республики Казахстан, вакцина АбКДС вводится детям в 6 лет.
Какую вакцину используют?
Производитель: Sanofi Pasteur SA (Франция)
Инфекции, от которых защищает вакцина АбКДС
Дифтерия — это инфекционное заболевание, вызванное коринебактерией Corynebacterium diphtheria, которая в первую очередь поражает горло и верхние дыхательные пути и производит токсин, повреждающий другие